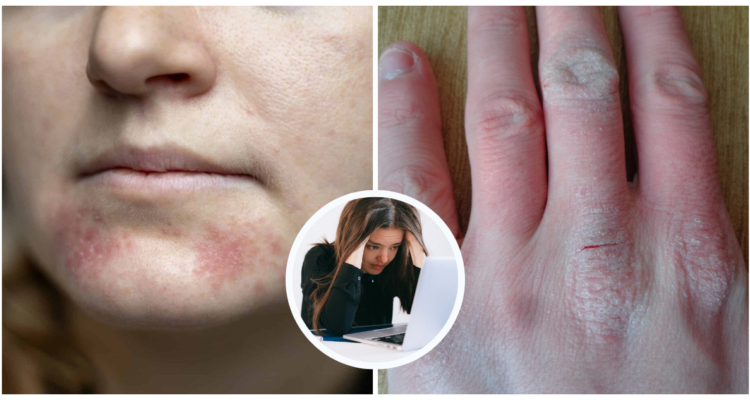
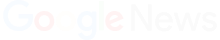El estrés no solo se siente: también puede verse en la piel. Y ahora, un estudio aporta nuevas pistas sobre cómo ocurre esto en personas con dermatitis atópica, también conocida como eccema.
Una investigación liderada por la Universidad de Fudan, en China, analizó datos de pacientes y modelos animales, revelando un mecanismo específico que conecta el estrés psicológico con el empeoramiento de esta enfermedad inflamatoria de la piel.
Cuando el estrés se convierte en un brote
El trabajo, publicado en la revista Science, muestra que el estrés activa una vía neuronal que conecta directamente el cerebro con la respuesta inmunitaria de la piel.
En simple: las señales de estrés viajan por el sistema nervioso y terminan intensificando la inflamación y el picor característicos del eccema.
Esto ocurre, en parte, porque las hormonas del estrés afectan la barrera cutánea y alteran el equilibrio del sistema inmunológico, facilitando la aparición de brotes.
De hecho, era algo que ya hace tiempo los especialistas habían observado. Tal como indicó anteriormente a BioBioChile Irene Araya, dermatóloga de Clínica Santa María, “la piel y el sistema nervioso, en el embrión, se forman en conjunto en el ectodermo; eso significa que, tanto el sistema nervioso como la piel, tienen un mismo origen”.
En este sentido, explicó que “casi todas las enfermedades de la piel tienen algún grado de relación con el tema neurológico: estrés o depresión. No el 100%, pero un gran porcentaje sí se asocia”. Esto quiere decir que muchas afecciones cutáneas pueden ser psicosomáticas.
“Hay algunos tipos de desórdenes como la psoriasis, el vitíligo, la rosácea y la dermatitis atópica, que se ven empeorados frente a situaciones de estrés, pero que tienen un patrón, una matriz, genética”, afirmó la especialista en ese entonces.
El rol de las células inflamatorias
Por otro lado, los investigadores también identificaron el papel clave de los eosinófilos, un tipo de célula inmunitaria asociada a procesos inflamatorios.
Según observaron, mayores niveles de estrés se relacionan con una mayor acumulación de estas células en la piel, lo que agrava los síntomas.
La piel es especialmente sensible a estos procesos porque contiene una alta densidad de terminaciones nerviosas y células inmunitarias, lo que la convierte en un punto crítico de interacción entre el sistema nervioso y el sistema inmune.
El “cable” entre cerebro y piel
Para entender mejor esta conexión, el equipo analizó a 51 pacientes con dermatitis atópica y realizó experimentos en ratones.
Así identificaron un grupo específico de neuronas del sistema nervioso simpático —llamadas Pdyn+— que transmiten las señales de estrés desde el cerebro hacia la piel.
Estas neuronas activan y atraen eosinófilos mediante mecanismos biológicos concretos, intensificando la inflamación.
Cuando los científicos bloquearon estas neuronas o eliminaron los eosinófilos, la inflamación disminuyó. En cambio, al activarlas, los síntomas empeoraron.
Un enfoque que podría cambiar tratamientos
Los autores plantean que el manejo del estrés podría ser una herramienta clave —y poco utilizada— para tratar la dermatitis atópica, complementando las terapias tradicionales.
De todos modos, advierten que aún se necesitan más estudios para confirmar si este mismo mecanismo se repite en otras enfermedades inflamatorias asociadas al estrés, como la psoriasis o trastornos intestinales.
Qué hacer si creo tener dermatitis atópica
Lo primero es consultar a un especialista, quien indicará el tratamiento adecuado para cada caso. En la dermatitis atópica o eccema, la piel se seca, pica y se inflama; además, pueden aparecer como pequeños granitos.
Las personas con esta afección también suelen “tener alergias alimentarias, rinitis alérgica y asma”, indica la Clínica Mayo. Las zonas más comunes donde aparece son cuello, manos, pies, además de rodillas y codos.
“Si son enfermedades psicosomáticas, es crucial generar, además, fuentes de distracción que permitan relajar la mente, como practicar un instrumento musical” u otras actividades, dijo Araya.
Además, “a veces, a estos pacientes se les deriva al psicólogo, cuando uno ve que dándole todas las terapias, los tratamientos médicos, incluso medicamentos, la afección dermatológica persiste”. “Se hace la derivación para que también hagan un manejo adecuado de la salud mental, porque es muy importante en estos casos hacer un tratamiento con un equipo multidisciplinario con dermatólogo, psicólogo y psiquiatra”, expresó.







 Enviando corrección, espere un momento...
Enviando corrección, espere un momento...